Vecchie News dalla ricerca
La fine del Diabete è vicina
Camillo Ricordi, direttore dell’Istituto di ricerca sul diabete di Miami, in Florida lo pronostica come un evento prossimo: la fine del diabete. La storia di questo illustre medico, il suo prestigio internazionale inducono a credergli sulla parola, ma a Uno Mattina, Ricordi ha spiegato come ha maturato questa convinzione. In studio: Camillo Ricordi- direttore Diabetes Research Institute, Miami - Florida

Il Laboratorio di Endocrinologia e Malattie Metaboliche del Campus Bio-Medico di Roma, diretto dal Professor Paolo Pozzilli, ha reclutato il primo paziente in Italia e opererà in collaborazione con altri centri di ricerca universitari e ospedalieri italiani.
Tra questi: l’Università ‘Sapienza’, l’Università Cattolica del Sacro Cuore, gli Ospedali Pertini e San Camillo (a Roma), il Polo Pontino della Sapienza (a Latina), l’Ospedale San Raffaele di Milano e le Università di Bari e di Palermo.
La partecipazione al progetto Defend-1 da parte di università e ospedali dislocati su tutto il territorio nazionale consentirà ai potenziali candidati un accesso più facile a questa terapia innovativa.
“Il diabete di tipo 1 – spiega Pozzilli – genera, come per le allergie, una risposta iperreattiva dell’organismo umano: in soggetti predisposti geneticamente, alcuni linfociti e autoanticorpi distruggono le beta-cellule, produttrici di insulina. Il protocollo che oggi portiamo a livello di trials clinici, verificherà il funzionamento di speciali cellule immunitarie regolatrici, prodotte dall’organismo stesso grazie all’otelixizumab. Questa terapia dovrebbe colpire e neutralizzare i linfociti alterati, preservando le beta-cellule sane ancora presenti nei pazienti neo-diagnosticati. In questo modo, contiamo di ottenere anche un certo recupero funzionale di quelle danneggiate ma che ancora producono insulina”.
La ricerca raccoglierà informazioni sulla sicurezza e l’efficacia dell’utilizzo di otelixizumab nell’arco di due anni ed è il frutto di dieci anni di studi internazionali.
L’anticorpo monoclonale otelixizumab è già stato sperimentato con successo nel mondo in due studi pilota pubblicati negli ultimi anni sul New England Journal of Medicine.
“Il successo di questa cura convalidato su larga scala – sottolinea Pozzilli – significherebbe, tra l’altro, un parziale mantenimento dell’autonomia nella produzione insulinica per questi pazienti, con una notevole riduzione del fabbisogno esterno e, di conseguenza, un maggior controllo della glicemia, unito a una minore incidenza futura delle complicanze del diabete, che interessano occhi, rene e sistema nervoso”.
I pazienti interessati a ricevere ulteriori informazioni sui centri universitari e ospedalieri che partecipano alla sperimentazione possono contattare il numero verde 800.98.44.49.
Tratto da www.unicampus.it 28/03/2013
Al via la sperimentazione sul vaccino per il Diabete Tipo 1
Esperti della Scuola dell’università di Cardiff di Medicina e del King’s College di Londra hanno unito le forze con i più importanti centri di ricerca, con il Ministero della Salute australiano e con il Medical Research Council in uno studio clinico che ha lo scopo di rallentare o arrestare il processo che distrugge le cellule che producono insulina nel diabete Tipo 1. Il professor Mark Peakman, della Divisione di Immunologia, Malattie Infettive e Infiammatorie al King’s College, che ha sviluppato l’approccio scientifico per il vaccino, ha dichiarato: “Nel mio laboratorio abbiamo trascorso molti anni al fine di una migliore comprensione di ciò che va storto nell’equilibrio del sistema immunitario nei pazienti che stanno sviluppando il diabete di tipo 1″.
Colin Dayan, Professore di Clinica Diabetica e Metabolica di Cardiff: “Crediamo che questo immuno-terapia possa rallentare o fermare il corpo nel danneggiare le cellule del pancreas responsabili della creazione dell’insulina. La ricerca attuale dimostra che il trattamento è sicuro, ma siamo nei primi giorni e urge la necessità di saperne di più su come funziona nelle persone con nuova diagnosi di diabete di tipo 1. Se efficace, siamo in grado di sviluppare ulteriori trattamenti per le persone che sono a rischio di sviluppare questo tipo di diabete più tardi nella vita. “
UN DISPOSITIVO SOTTOCUTANEO CONSENTE DI ANALIZZARE IL SANGUE
Losanna in Svizzera. Il prototipo, che promette di rivoluzionare il monitoraggio e il trattamento dei pazienti affetti da malattie croniche come quelli sottoposti a chemioterapia, e' stato presentato alla piu' grande conferenza europea dedicata all'elettronica, DATE 13, in corso a Grenoble, in Francia. In un volume ridottissimo di pochi millimetri cubi, questo gioiellino hi-tech concentra ben cinque sensori, un trasmettitore radio e un sistema di alimentazione, collegato a una micro-batteria esterna al corpo e
applicata sulla pelle. Ciascun sensore (direttamente a contatto con i fluidi organici del corpo) ha la superficie rivestita da un enzima, cioe' una molecola che, come un'esca, cattura la sostanza specifica che si vuole monitorare nel circolo sanguigno (come il glucosio). Una volta eseguiti i test del sangue, i risultati vengono trasmessi attraverso onde radio del tutto innocue alla porzione esterna dell'impianto (quella contenente la batteria e applicata sulla pelle). Da qui, grazie a una connessione Bluetooth, gli esiti arrivano direttamente ad un cellulare che poi li ritrasmette allo smartphone o al tablet del medico. L'impianto potrebbe rivelarsi molto utile per seguire i pazienti sottoposti a chemioterapia, che devono fare esami del sangue periodici per verificare se la cura viene ben tollerata dall'organismo. Nei malati cronici, invece, il micro-laboratorio sotto pelle potra' addirittura allertare il medico prima ancora che si manifestino i sintomi: per esempio sara' possibile prevedere un infarto con alcune ore di anticipo valutando la presenza di molecole come la troponina che vengono rilasciate nel sangue dal cuore sofferente.
"Una delle attività di ricerca più promettenti è la biostampa di un organo pancreatico sensibile al glucosio che possa essere fatto crescere in laboratorio e trapiantato in qualsiasi parte del corpo per regolare il livello di glucosio nel sangue (disfunzione alla base del diabete, ndr)" ha spiegato Ozbolat. La stampante è un progetto ideato proprio da Ozbolat e Howard Chen, dottore d'ingegneria industriale che la sta realizzando anche a livello pratico. I lavori non sono ancora completi, ma lo sviluppo procede bene e se il risultato soddisferà il piano e le aspettative, tra uno o due lustri potremo avere una vera e propria rivoluzione in campo medico e chirurgico. "L'obiettivo a lungo termine di questa branca è creare organi umani funzionanti nell'arco di 5 o 10 anni da oggi" ha commentato a margine Marler. Non solo di questo però si occupa AMTecH, che sta infatti cercando fondi e supporto economico anche al di fuori del National Institues of Health, che finanzia la ricerca sul pancreas.
"Sistemi elettromeccanici è una delle due branche del gruppo AMTecH" ha dichiarato il co-direttore del gruppo. "Vogliamo simulare, analizzare e testare schede di circuiti stampate perché vengono usate in moltissimi ambiti, dai missili agli impianti energetici fino ai cellulari. Se si guarda al contesto industriale alla tecnologia degli Stati Uniti, si capisce che è il momento perfetto per lanciare AMTecH" ha successivamente aggiunto.
Diabete, arriva terapia contro le complicanze oculari
Ranibizumab e' un frammento di anticorpo monoclonale, ed e' l'unico farmaco anti-vegf (fattore di crescita vascolare endoteliale) approvato per tre indicazioni terapeutiche: degenerazione maculare neovascolare legata all'eta' (wet-Amd),
diminuzione visiva causata da edema maculare diabetico (Dme) e da occlusione venosa retinica (Rvo). Da poco e' arrivata l'estensione del rimborso dal Ssn anche nei pazienti
con wet-Amd e acuita' visiva inferiore a due decimi e patologia del secondo occhio.
"Finora la terapia usata per l'edema maculare diabetico - spiega Francesco Bandello, direttore della Clinica Oculistica dell'Universita' Vita-Salute del San Raffaele di Milano - era il laser, che faceva morire alcune cellule della retina, senza pero' migliorare la visione. Con questo farmaco invece non si distruggono le cellule e migliora la qualita' della vista, che a volte torna al massimo. Tuttavia l'effetto e' limitato nel tempo, e servono piu' iniezioni, almeno il primo anno di terapia. Dopo si riduce la necessita'''. I potenziali candidati al trattamento sono quelli in cui l'edema maculare ha ridotto l'acuita' della vista, circa 20mila persone in Italia.
L'accordo negoziale concluso dall'azienda produttrice Novartis con l'Agenzia italiana del farmaco (Aifa) per l'estensione delle indicazioni del farmaco include anche uno studio clinico, che l'azienda condurra' in 5.000 pazienti, per valutare la sicurezza e la tollerabilita' del farmaco nei pazienti.
Tratto da www.ansa.it 05/02/2013
11/01/2013
Diabete: nuovi passi nella terapia con staminali
Messi a confronto due sistemi per generare cellule endocrine sane in grado di produrre nuovamente insulina nei pazienti diabetici
 Quanto si differenziano le cellule ottenute con questi due sistemi dalle cellule endocrine primarie umane, che si cerca di sostituire?
Quanto si differenziano le cellule ottenute con questi due sistemi dalle cellule endocrine primarie umane, che si cerca di sostituire?Per rispondere a questa domanda e quindi poter valutare quale sia la strategia migliore per sviluppare in futuro una terapia per il diabete a partire dalle staminali, un gruppo di ricercatori dell'Università della California a San Diego ha confrontato l'espressione genica e la cromatina (la struttura all'interno del nucleo della cellula composta dal DNA e dalle proteine) nelle cellule endocrine primarie e in quelle derivate. Spiega Maike Sander, autrice principale dello studio pubblicato su Cell Stem Cell: "Abbiamo scoperto che le cellule ottenute con il trapianto sui topi sono straordinariamente simili alle cellule endocrine primarie umane. Questo dimostra che le cellule staminali embrionali umane possono differenziarsi diventando cellule endocrine quasi indistinguibili dal quelle primarie". Sono invece emerse carenze nelle cellule prodotto in vitro, alle quali mancano alcune caratteristiche rispetto alle cellule endocrine primarie umane e che non riescono a esprimere la maggior parte dei geni che sono cruciali per il loro corretto funzionamento.
Il passo successivo per testare le possibilità terapeutiche della sostituzione cellulare, che nei topi ha dimostrato di funzionare, consiste quindi nel trapiantare i precursori delle cellule endocrine nell'uomo e lasciarle maturare (e trasformarsi in cellule endocrine sane vere e proprie) all'interno del paziente, così come accade nei topi. "Comunque", avverte Sander, "al momento non sappiamo se il processo di maturazione avverrà nell'uomo nello stesso modo".
Ma non si smette di sperimentare anche sulle cellule create in vitro, anche perché questa ricerca ha evidenziato quali possono essere gli ostacoli a loro corretto funzionamento. Si tratta molto probabilmente della necessità di rimuovere una famiglia di proteine (PcG) che silenziano l'espressione di alcuni geni, impedendo alle cellule di progredire verso la loro condizione finale di cellule endocrine. Per produrre cellule beta funzionali in vitro sarò perciò necessario riuscire a eliminare del tutto questo meccanismo repressivo.
Ma a cercare di liberare i diabetici dalla schiavitù delle iniezioni quotidiane di insulina stanno pensando in molti. L'ultimo passo avanti in questa direzione è stato fatto in Australia da un gruppo di scienziati che ha individuato la maniera esatta in cui l'organismo interagisce con l'insulina. Gli studiosi dell'Istituto di ricerca medica Walter and Eliza Hall di Sydney hanno scoperto come le molecole di insulina si legano a una proteina nelle cellule del corpo. La scoperta, descritta nell'ultimo numero della rivista Nature, secondo gli autori apre la strada a trattamenti più efficienti e pratici rispetto all'iniezione. ''Il nostro lavoro", scrive Mike Lawrence, autore principale dello studio, "costituisce la piattaforma per lo sviluppo di nuove forme di insulina, che si possano somministrare più facilmente, idealmente in forma di pillole, o meno frequentemente, o più facili da conservare, specialmente per i paesi che mancano di adeguata refrigerazione''. Secondo Lawrence, infine, nuove ricerche sulle interazioni che coinvolgono il recettore dell'insulina potranno avere applicazioni terapeutiche per altre malattie, compreso il cancro.
13 Novembre 2012
Fonte: Royal Society of Chemistry journal
Un team di ricercatori dell'Università di Sunderland ha inventato un nuovo sistema per mettere fine alle punture di insulina, sostituendole con uno spray da inalare. La ricerca, guidata da Hamde Nazar ha coinvolto Libano, Italia, Grecia ed è stata pubblicata sul Royal Society of Chemistry journal, Biomaterials Science. Una sola spruzzata di insulina è sufficiente per ridurre i livelli di glucosio nel sangue per 24 ore; una volta inalato il liquido si riscalda e diventa un gel, in grado di aderire alla cavità nasale fornendo la sua efficace per un giorno. Le punture di insulina possono essere un inconveniente non da poco per le persone affette da diabete. Per questo uno spray nasale sarebbe un valido trattamento alternativo, molto più attraente e meno doloroso. E altrettanto efficace visto che il gel, una volta nel naso, vi rimane per 24 ore. In questo modo, spiegano gli esperti, “la riduzione del numero di iniezioni di insulina potrebbe migliorare sensibilmente gli standard di vita dei pazienti diabetici .
Diabete: cambia la misura dell'emoglobina glicata. I nuovi parametri |
|
Vecchio metodo |
Nuovo metodo |
HbA1c (%) |
HbA1c (mmol/mol) |
4.0 |
20 |
5.0 |
31 |
6.0 |
42 |
6.5 |
48 |
7.0 |
53 |
7.5 |
59 |
8.0 |
64 |
9.0 |
75 |
10.0 |
86 |
11.0 |
97 |
12.0 |
108 |
Quali sono i livelli ottimali di HbA1c con le nuove unità di misura nel paziente con diabete? |
|
Dal"Corriere della Sera" del 26 maggio 2012
BREVETTO ITALIANO
La glicemia si misura con il laser
Presentato Glycolaser, uno glucometro che non punge. Accuratezza da migliorare, ma i dati sono incoraggianti.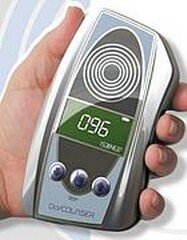 MILANO - Arriva dall'Italia uno strumento che potrebbe rivoluzionare la vita dei diabetici: si chiama Glycolaser ed è un apparecchio che misura la glicemia senza pungere il dito, sfruttando la luce laser. I risultati della sperimentazione “sul campo” condotta dal Diabetes Research Center dell'Istituto San Raffaele di Milano, diretto da Emanuele Bosi, sono stati presentati in anteprima mondiale a Torino, durante il Congresso della Società Italiana di Diabetologia e fanno ben sperare, anche se l'accuratezza non è ancora al livello richiesto dalle autorità regolatorie per dare il via libera alla commercializzazione.
MILANO - Arriva dall'Italia uno strumento che potrebbe rivoluzionare la vita dei diabetici: si chiama Glycolaser ed è un apparecchio che misura la glicemia senza pungere il dito, sfruttando la luce laser. I risultati della sperimentazione “sul campo” condotta dal Diabetes Research Center dell'Istituto San Raffaele di Milano, diretto da Emanuele Bosi, sono stati presentati in anteprima mondiale a Torino, durante il Congresso della Società Italiana di Diabetologia e fanno ben sperare, anche se l'accuratezza non è ancora al livello richiesto dalle autorità regolatorie per dare il via libera alla commercializzazione.
LASER – L'apparecchio, grande poco più di un cellulare, “legge” la glicemia grazie alla luce laser (l'esatto funzionamento è coperto dal segreto del brevetto): basta che il paziente poggi il dito di fronte alla finestrella per avere in pochi secondi il risultato. Ideato da ingegneri italiani, è stato sperimentato su poco meno di 200 persone fra controlli e pazienti diabetici, misurando la glicemia a digiuno o dopo i pasti e confrontando i valori con quelli ottenuti col test standard sul sangue. «In un caso su due i valori misurati erano all'interno degli standard di riferimento per la qualità dei glucometri: l'accuratezza si aggira attorno al 90 per cento – spiega Stefano Del Prato, presidente eletto della SID –. Sesso, età, condizione di digiuno o meno, uricemia e altri fattori non hanno avuto effetto sulle misurazioni». L'accuratezza richiesta da Food and Drug Administration statunitense ed European Medicines Agency è pari al 95 per cento e i dispositivi attualmente a disposizione sono affidabili nel 97-98 per cento delle misurazioni: l'obiettivo però non sembra affatto fuori portata e si sta modificando lo strumento in modo da migliorare le prestazioni, per arrivare in clinica in un prossimo futuro.
RIVOLUZIONE – «I pazienti che l'hanno provato ci chiedevano di tenerlo – racconta Emanuele Bosi, coordinatore dello studio –. Poter misurare la glicemia senza il fastidio della puntura sarebbe infatti una rivoluzione epocale e non a caso in questo settore si sono fatti molti investimenti: Glycolaser pare al momento lo strumento più vicino a un uso reale in clinica, che migliorerebbe non poco la vita ai malati. Automatico, indolore, veloce, consente di non disseminare sangue e azzera il rischio di piccole infezioni che si ha con la puntura standard. Consentirebbe anche un risparmio non da poco: oggi un diabetico che debba controllare la glicemia sei o sette volte al giorno può spendere anche cinque euro di strisce, con uno strumento portatile di questo tipo si potrebbero fare molti più test senza costi aggiuntivi a parte quello dell'acquisto dello strumento. Ma ciò che conta ancora di più è il vantaggio clinico: tutti gli studi indicano che un monitoraggio glicemico strutturato e regolare migliora il controllo della glicemia anche nei diabetici di tipo due che non usano l'insulina, ma il monitoraggio è naturalmente molto più semplice e fattibile con un sistema che non implichi punture continue». Non resta dunque che sperare che le modifiche necessarie vengano realizzate quanto prima: andrà migliorata soprattutto l'accuratezza nel range dei valori bassi, perché «avere la glicemia a 60 e ricevere una misurazione che attesta 70 fa differenza, mentre averla a 160 e leggere 170 non cambia molto le cose ai fini della cura», conclude Bosi.
Elena Meli
26 maggio 2012 | 13:32
17 Novembre 2012
Tratto da OGGI.it
Diabete di tipo 1, nuove speranze dalle staminali del pancreas
scritto da: Redazione OK
Nuove speranze per combattere il diabete arrivano dagli scienziati australiani: nuovi risultati confermano l’utilità del trapianto delle staminali pancreatiche per liberare i pazienti di diabete tipo 1 (quello di origine genetica) dalla schiavitù di molteplici iniezioni quotidiane di insulina, «insegnando» all’organismo a rigenerare la produzione di insulina nel pancreas, usando proprio le cellule staminali.
Dopo circa un decennio di lavoro, i ricercatori dell’Istituto Walter and Eliza Hall di Melbourne hanno identificato e isolato cellule staminali dal pancreas dove l’insulina è prodotta.
Gli studiosi, guidati da Ilia Banakh e Len Harrison, hanno poi sviluppato una tecnica per convertire le cellule staminali in cellule produttrici di insulina. Hanno poi verificato che le cellule sopravvivevano e continuavano a funzionare, una volta trapiantate in topi di laboratorio.
Non si tratta semplicemente di cellule che contengono insulina, spiegano gli autori sulla rivista PLoS One. «Sono cellule che rispondono al glucosio come farebbero normalmente nel corpo». L’obiettivo finale sarà di stimolare la crescita di queste cellule in situ, nell’organismo stesso del paziente. «Questo significa che sarà possibile rigenerare cellule produttrici di insulina e quindi invertire e curare il diabete tipo 1», aggiungono.
Un punto cruciale nel potenziale trattamento è quello di sopprimere la risposta del sistema immunitario alle nuove cellule. «Non vi può veramente essere una cura per il diabete tipo 1, anche con cellule staminali e nelle condizioni più ideali, se al sistema immunitario non viene impedito di vederle come estranee e di attaccarle», scrivono gli studiosi. Nel diabete tipo 1 il sistema immunitario distrugge le cellule beta del pancreas che producono insulina, causando un’elevazione dei livelli di glucosio nel sangue, potenzialmente fatale.
Fonte: Ansa
 CANADA - Staminali contro il diabete
CANADA - Staminali contro il diabete
27 Giugno 2012
Il trapianto di cellule staminali per battere il diabete e ripristinare la produzione di insulina. Evitando alti livelli di glicemia che possono portare danni alla vista, al cuore e ai reni. La scoperta, pubblicata sulla rivista 'Diabetes', arriva dai ricercatori canadesi dell'University of British Columbia (Ubc), che sono riusciti a invertire i livelli di diabete nei topi malati utilizzando le cellule 'bambine' umane. Gli scienziati hanno ricreato il 'feedback' che consente ai livelli di insulina di aumentare o diminuire automaticamente sulla base dei livelli di glucosio presenti nel sangue.
Il gruppo di lavoro e' guidato da Timothy Kieffer,  del Dipartimento di scienze fisiologiche e cellulari dell'Ubc e dai colleghi della BetaLogics, una divisione dell'azienda 'Janssen Research & Development', ed e' il primo studio a dimostrare che i trapianti di cellule staminali umane possono ripristinare correttamente la produzione di insulina nell'organismo e invertire la malattie metabolica nei topi. I risultati positivi si sono conservati per diversi mesi, e quando alla fine le cellule trapiantate sono state rimosse, avevano tutti i segni di normali cellule pancreatiche che producono insulina.
del Dipartimento di scienze fisiologiche e cellulari dell'Ubc e dai colleghi della BetaLogics, una divisione dell'azienda 'Janssen Research & Development', ed e' il primo studio a dimostrare che i trapianti di cellule staminali umane possono ripristinare correttamente la produzione di insulina nell'organismo e invertire la malattie metabolica nei topi. I risultati positivi si sono conservati per diversi mesi, e quando alla fine le cellule trapiantate sono state rimosse, avevano tutti i segni di normali cellule pancreatiche che producono insulina.
"Siamo molto eccitati da questi risultati -afferma Kieffer - ma saranno necessarie ulteriori ricerche prima che questo innovativo approccio potra' essere testato clinicamente negli esseri umani.
Finora gli studi sono stati condotti in topi diabetici che non disponevano di un corretto funzionamento del sistema immunitario che altrimenti avrebbe rifiutato le cellule staminali. Quindi - prosegue - la sfida e' individuare un mezzo idoneo per proteggere le nuove cellule trapiantate dall'attacco immunitario in modo che l'operazione avvenga in assenza di qualsiasi immunosoppressione".
tratto da www.salute.aduc.it
Dal Corriere della Sera del 07 Luglio 2012
Un probiotico «blocca» il diabete 1
Studio sui topi: un lactobacillo geneticamente modificato induce tolleranza nei confronti delle cellule beta pancreatiche
Un lactobacillo geneticamente modificato preso per bocca è riuscito a “riprogrammare” il sistema immunitario in un modello animale di diabete di tipo 1, quello giovanile, e a riportare i livelli glicemici nella norma. Lo studio, europeo, vede protagonisti ricercatori dell’università di Siena e dell’università di Lovanio. I primi per l’idea, i secondi per la creazione dei lactobacilli modificati. L’interesse è alto, la pubblicazione sulla rivista americana Journal of Clinical Investigation lo conferma. E l’avvio di una sperimentazione sull’uomo già dal primo semestre del 2013 significa che i risultati sull’animale hanno aperto una strada nuova che potrebbe riportare i pancreas autodistruttivi dei diabetici di tipo 1 a ripartire come se fossero stati a riposo. Tutto ciò è accaduto nei topi Nod (un modello animale che esprime il diabete di tipo 1 come nell’uomo).
STRATEGIA - Fondamentalmente, gli studiosi sono riusciti a dimostrare che tale trattamento induce un profondo “resetting” del sistema immunitario inducendo tolleranza nei confronti delle cellule beta pancreatiche in modo sicuro, specifico e duraturo. Lo studio dimostra, infatti, che l’assunzione per via orale di Actiobiotics ingegnerizzati per rilasciare auto antigeni e molecole anti-infiammatorie a livello della mucosa intestinale rappresenta una potenziale nuova strategia terapeutica per il diabete di tipo 1. Potrebbe funzionare. E sarebbe probabilmente più interessante, e meno costosa, di un’altra via appena sperimentata dagli scienziati statunitensi dell’university of North Carolina school of Medicine che sono riusciti ad “invertire”, con l’immunoterapia, il diabete di tipo 1 in topi geneticamente modificati per sviluppare la malattia e con diagnosi recente. Gli americani hanno utilizzato delle iniezioni di anticorpi (il lavoro è stato pubblicato su Diabetes): ne sono bastate due nei topi per mantenere la remissione della malattia a tempo indeterminato e, sembra, senza danneggiare il sistema immunitario delle cavie. Ovviamente occorrerà verificare se lo stesso accade nell’uomo, nei pazienti con diagnosi recente.
LO STUDIO - Francesco Dotta, endocrinologo e diabetologo del Policlinico “Le Scotte” di Siena, ne spiega i presupposti: «Tutto è partito da precedenti sperimentazioni fatte dal nostro laboratorio e da altri gruppi europei. In sintesi, avevamo osservato che la somministrazione per via orale di probiotici (in particolare una miscela di lactobacilli e bifidobatteri) era in grado di prevenire l'insorgenza del diabete autoimmune nel topo Nod. Tale effetto si manifestava quando il trattamento era effettuato tra la quarta e la sesta settimana di età, ossia prima della comparsa dei primi fenomeni infiammatori e della reazione autoimmune a carico delle beta-cellule (quelle che producono insulina) del pancreas. La miscela di probiotici è poi apparsa in grado di ritardare, ma non di prevenire, l'insorgenza del diabete se somministrata dopo l'ottava settimana di età, ossia successivamente alla comparsa dei fenomeni infiammatori ed autoimmuni anti-isola pancreatica, costituita appunto dalle beta-cellule. Lo stesso trattamento però non aveva alcun effetto nel ripristinare il funzionamento delle beta cellule (ossia la secrezione dell’insulina) quando veniva somministrato in topi Nod alla diagnosi della malattia».
GLI EFFETTI - Ecco alcuni punti chiave: l’infiammazione, la reazione auto-immune e, quindi, la malattia. Spegnere l’infiammazione ed evitare il diabete significa però sapere che è in corso lo sviluppo della malattia. Quando la si scopre è già troppo tardi. Nei topi Nod si sa già che compare e quindi è possibile vedere quanto accade e quanto potrà accadere. Si è visto quindi che gli effetti della miscela di probiotici erano quelli di far aumentare nettamente le citochine anti-infiammatorie ed in particolare una di queste, l’interleuchina-10 (Il-10), sia a livello delle isole pancreatiche sia del sistema immunitario intestinale. Continua Dotta: «Si è anche osservato che, nel topo Nod, era possibile ripristinare la secrezione insulinica alla diagnosi di diabete attraverso un'immunosoppressione marcata e generalizzata con la somministrazione di alte dosi di un anticorpo monoclonale anti-CD3, ossia diretto contro tutti i linfociti T (cellule chiave del sistema di difesa ma anche in caso di reazioni auto-immuni perché attaccano le cellule amiche come fossero nemiche). Bloccarle significa fermare la malattia ma anche le difese buone. E i test clinici con anti-CD3 nell'uomo alla diagnosi di diabete tipo 1 sono stati interrotti in quanto ad alte dosi si sono avuti importanti effetti collaterali, mentre a basse dosi non si è registrato alcun effetto protettivo».
IL PROBIOTICO - Partendo da queste premesse, si è pensato di “aumentare” quanto di buono dimostrato dai probiotici da soli, aggiungendo loro due capacità: una anti-infiammatoria, l’altra di finti bersagli per i linfociti T. Siena chiama Lovanio (Belgio), con cui già collabora nell'ambito di un grosso progetto di ricerca finanziato dalla Comunità europea, e si “progetta” il probiotico ogm. Nasce così il Lattococco (un Actobiotics) "ingegnerizzato" per gli esperimenti di Siena. Hanno collaborato anche le università di Bruxelles e quella statunitense di Gainesville in Florida. Gli Actobiotics modificati producono, a livello intestinale, sia la citochina anti-infiammatoria IL-10 sia un auto-antigene beta cellulare, come la pro-insulina (ovvero il precursore dell'insulina). Nella nuova sperimentazione sono stati utilizzati nei topi Nod al momento della diagnosi di diabete tipo 1, cioè in quella fase della malattia nella quale il trattamento con i semplici probiotici non era stata efficace. «I risultati che abbiamo ottenuto e pubblicato – dice Dotta - hanno dimostrato che mediante tale trattamento è possibile ristabilire normali valori glicemici. Inoltre, siamo riusciti a dimostrare che tale strategia terapeutica induce un profondo resetting del sistema immunitario, caratterizzato dalla migrazione di cellule T-regolatorie (ossia di cellule T che vanno a sopprimere la risposta auto-immune distruttiva) a livello delle isole pancreatiche, inducendo così tolleranza nei confronti delle cellule beta pancreatiche in modo sicuro, specifico e duraturo».
TEST SULL'UOMO - Insomma, risultati che se si ottenessero con la stessa efficacia nell’uomo significherebbero l’addio alle iniezioni di insulina per chi soffre di diabete autoimmune. Si è visto anche che isole del pancreas ormai considerate fuori uso hanno ricominciato a svolgere la loro funzione una volta che si è riequilibrato il sistema immunitario dell’organismo. Quindi non distrutte, ma “addormentate” in attesa di tempi migliori. Tutto questo nei topi Nod, ovviamente. Ma così bene da progettare già i protocolli per i test sull’uomo il cui avvio è previsto nel primo semestre 2013. La strada è aperta e, per la prima volta, si intravede la possibilità di far guarire dal diabete di tipo 1 centinaia di migliaia di malati nel mondo: 250 mila solo in Italia.
di Mario Pappagallo
Lettera ricevuta dall'Associazione in data 07 Giugno 2012
Bologna , 7 Giugno 2012
Spett.le Associazione,
In occasione del Congresso della Società Italiana di Diabetologia ( S.I.D.) , in collaborazione e presso lo stand della A.Menarini Diagnostics, abbiamo presentato in anteprima nazionale un prodotto molto particolare, frutto dell’ingegno di ragazzi svedesi affetti da diabete, che offre una semplicissima soluzione ad un problema molto sentito fra i pazienti in terapia multi-iniettiva. 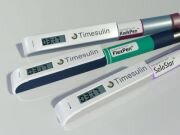
Il prodotto si chiama Timesulin ed è un cappuccio per i vari modelli di penne da insulina. Timesulin sostituisce il cappuccio originale della penna da insulina trasformando la penna stessa in una “ smart pen “. Praticamente il cappuccio permette all’utilizzatore di sapere quando si è fatto l’iniezione, impedendo di dimenticarsi dell’iniezione o effettuare per errore una seconda somministrazione. Timesulin è semplice da usare, non ci sono tasti, niente da programmare e nessuna abitudine da modificare.
Il prodotto è particolarmente indicato per tutti quei pazienti meno giovani che hanno difficoltà a ricordarsi se e quando hanno somministrato l’insulina e per quei giovani o giovanissimi pazienti i cui genitori possono verificare, in ogni momento della giornata, il rispetto delle dosi giornaliere prescritte dal diabetologo.
È già on-line il sito dedicato al prodotto ( http://www.facebook.com/l/uAQHGzaEcAQGPgzViG2d4Fgc9j0iCE78z-qWJgBTCL7eeQw/www.timesulin.it ), è attivo il servizio clienti ed il numero verde dedicato esclusivamente a fornire informazioni sul prodotto. Timesulin può essere acquistato in Farmacia oppure direttamente con on-line presso il sito http://www.facebook.com/l/uAQHGzaEcAQGPgzViG2d4Fgc9j0iCE78z-qWJgBTCL7eeQw/www.timesulin.it .
Le chiediamo gentilmente di condividere questa informazione con tutti i vostri associati e ci mettiamo a disposizione per effettuare incontri e presentazioni direttamente presso le vostre sedi.
Cordiali saluti
Mikrolink S.r.l.



